Bebés sin madre biológica: la ciencia propone convertir la piel en óvulos humanos
Los investigadores de la Oregon Health & Science University han logrado, por primera vez, generar óvulos fértiles a partir de células de la piel humana. La técnica podría permitir colocar ADN de las células de un hombre dentro de un óvulo donante y, tras ser fertilizado por otro hombre, concebir un bebé sin ADN de mujer. En teoría, dos hombres podrían tener un hijo sin ADN de mujer. Aunque todavía no está lista para uso clínico, muchos expertos la califican como un avance histórico que podría transformar la reproducción humana.
In This Article:
¿Cómo lo lograron? El método que desafía la cromosomización
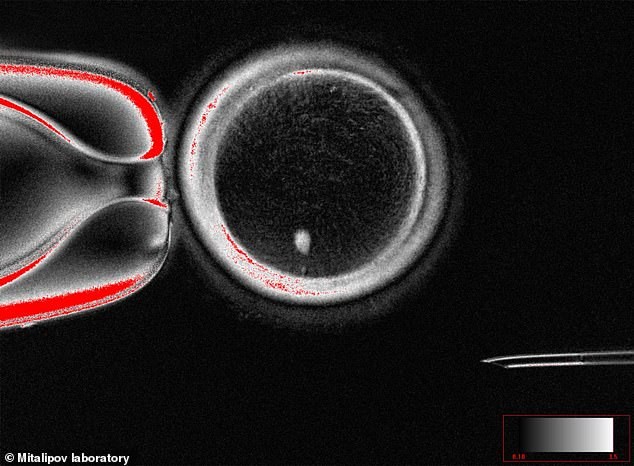
El equipo empleó la transferencia de células somáticas: trasplantar el núcleo de una célula de la piel en un óvulo donante del que se ha eliminado su núcleo. De este modo, la célula puede diferenciarse en un óvulo funcional. Pero los óvulos normales tienen 23 cromosomas, mientras que las células de la piel aportan 46. Sin intervención, esto podría generar un embrión con un juego cromosómico extra. Para resolverlo, los investigadores desarrollaron mitomeiosis, un proceso que imita la división celular natural y descarta un juego de cromosomas. En las pruebas, se obtuvieron 82 óvulos funcionales que fueron fertilizados en laboratorio. "La mitomeiosis imita la división celular natural y provoca la descarte de un juego de cromosomas, dejando un gameto funcional", explicaron los investigadores. Durante las pruebas, los investigadores produjeron 82 óvulos funcionales mediante este proceso, que fueron fertilizados en laboratorio. Aproximadamente el 9% llegaron a la etapa de blastocisto; sin embargo, los blastocistos no se cultivaron más allá de ese punto.

Limitaciones y cautela ante un gran salto
La gran mayoría, el 91%, no progresó más allá de la fertilización. Además, algunos blastocistos presentaron anomalías cromosómicas. Aunque los expertos celebran el concepto, advierten de importantes preocupaciones de seguridad y éticas y señalan que aún no hay ensayos en humanos. "Este avance, denominado mitomeiosis, es una emocionante prueba de concepto", comentó la profesora Ying Cheong. "En el futuro podría transformar nuestra comprensión de la infertilidad y el aborto espontáneo, y quizá abrir la puerta a óvulos o espermatozoides creados para quienes no tienen opciones".
Qué significa para el futuro de la reproducción y cómo encaja con la FIV
La fertilización in vitro (FIV) es un procedimiento en el que un óvulo y un espermatozoide se unen en un laboratorio y el embrión resultante se coloca en el útero. Las pautas de NICE recomiendan ofrecer FIV a mujeres menores de 43 años que llevan dos años intentando concebir por relaciones sexuales. La FIV puede ser privada, con un coste medio de unas £3.348 por ciclo (datos de 2018), y no hay garantía de éxito. La NHS señala que las tasas de éxito para mujeres menores de 35 son alrededor del 29% por ciclo, y disminuyen con la edad. Desde 1978, se han nacido alrededor de ocho millones de bebés gracias a la FIV. Entre 2014 y 2016, la tasa de éxito fue: 29% (<35); 23% (35–37); 15% (38–39); 9% (40–42); 3% (43–44); 2% (>44). Aunque la mitomeiosis podría abrir posibilidades futuras, este avance es todavía muy temprano y no está listo para la clínica.


